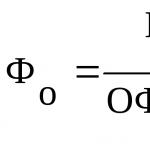Остеотомия колена буквально означает «резать кости». При остеотомии хирургом выполняется надрез на голени или бедренной кости, а затем изменяется и уменьшается давление на коленный сустав. Показана процедура при ранних стадиях остеоартрита, затрагивающих только одну сторону колена. При переносе собственного веса на поврежденную ногу, остеотомии коленного сустава поможет уменьшить боль, значительно улучшить функциональность конечности.
Виды процедуры
Наиболее распространенные виды остеотомии:
- большеберцовая. Заключается в удалении клиновидного участка кости голени, расположенного немного ниже колена. Используется для облегчения болевого синдрома и выравнивания искривленных болезнью ног;
- бедренная. Выполняется, соответственно, в бедренной кости. Отрезается кость немного выше коленки. Помогает снять артритные боли, избавиться от прихрамывания, улучшить функции суставов.
По сути, артрит коленей – это деградация хряща. Причины болезненности и характер течения заболевания меняется от человека к человеку. Меняется форма кости и создания оптимальное распределение веса, благодаря остеотомии колена можно помочь устранить или хотя бы затормозить на некоторое время данный процесс, снять болезненность.
Околосуставная остеотомия коленного сустава или протезирование?
Данная процедура – распространенный и часто применяемый способ лечения артрита. Его популярность обоснована двумя открывающимися возможностями:
- сохранение натуральных тканей, окружающих колено. При проведении описываемой операции на большеберцовой, бедренной кости надколенник и все связки остаются нетронутыми, сохраняется подвижность, функциональность конечности, а также доступный диапазон движения. Данные факторы могут быть крайне важны для пациентов, не желающих менять свой стиль жизни, требующий активного использования колена (для бега, восхождений, приседаний и т.п.);
- откладывание или устранение необходимости протезирования коленного сустава. Подобную отсрочку обычно желают получить более молодые пациенты. Так как при установке эндопротеза людям младше 55 лет, из-за более активного образа жизни, уменьшается срок его эксплуатации, может потребоваться ревизионная операция с заменой имплантата.
Потенциальные преимущества и недостатки
Остеотомия – разумный выбор для пациентов младше 55-60 лет. К потенциальным преимуществам данной процедуры можно отнести:
- фактически полное сохранения коленного сустава и связок;
- возможность возврата к высоко результативной деятельности, такой как бег или игра в баскетбол, что не рекомендуется после тотального эндопротезирования.
Если сравнивать с полной заменой сустава, есть у описываемой процедуры и свои недостатки:
- длительный период заживления;
- достаточно высокий риск осложнений;
- обязательное использование вспомогательных приспособлений во время заживления кости;
- успешность операции зависит от заживления костной ткани. Существует ряд факторов отрицательно влияющих на него, причем, не все из них известны, изучены и контролируются;
- меньшая вероятность снятия болевого синдрома, чем после тотального или частичного протезирования;
- процедура – не лекарство от артирита;
- в ряде случаев остеотомия осложняет дальнейшее протезирование;
- не способна вернуть или восстановить разрушенный болезнью или травмой хрящ.
Чаще всего остеотомию предлагают в качестве примерно десятилетней отсрочки от эндопротезирования. Именно поэтому после активного внедрения малоинвазивных методик протезирования частота осуществления этой процедуры существенно сократилась.
Наилучший результат от такой операции обычно показывают пациенты, отвечающие следующим характеристикам:
- легкая или умеренная стадия артрита, поразившая только одну сторону колена без повреждения второй;
- относительно молодой возраст (40-60 лет);
- отсутствие избыточного веса;
- высокая подвижность колена (способность разогнуть и согнуть его минимум на 90⁰);
- наличие значительных болей, вызванных артритом, проявляющихся в период активности или длительного стояния;
- согласие пациента на длительный пост-хирургический период восстановления;
- согласие на передвижение строго с использование костылей в течении 6-8 недель после операции.
Как правило, соглашаются на подобную процедуру в основном физически активные люди, не желающие менять свой образ жизни.
Подходит ли данная процедура именно для вас – поможет определить ортопедический хирург.
Альтернативные варианты
При односторонней дегенерации коленного сустава часто рекомендуется другая операция – частичное протезирование колена, также называемое одномыщелковое эндопротезирование коленного сустава. Во время такого хирургического вмешательства заменяется только одна сторона, или “отсек” колена, а здоровые участки остаются нетронутыми.

В ряде случаев остеотомия делается в сочетании с частичной или полной заменой коленного сустава. Пациент и хирург-ортопед должны обсудить, какая операция дает наилучшие долгосрочные преимущества, поможет убрать болевые ощущения.
Исправление кривоногости и устранение хромоты
Через здоровую ногу можно провести воображаемую прямую линию от центра головки бедренной кости и серединой в центре колена. Данная прямая называется механической осью, она показывает, как тело несет вес в положении стоя.

Разница только в миллиметрах от нормального положения механической оси в ее проходящем через колено центре отрицательно влияет на скорость износа на коленного сустава.
- выравнивание кривоногости. Если отклонение механической оси составляет более 1,5 см, такой человек считается кривоногим, ему ставится диагноз варусная деформация. У кривоногих людей, как правило, быстро изнашиваются суставы с внутренней (медиальной) стороны. Решением их проблемы является большеберцовая остеотомия;
- устранение прихрамывания. Если отклонение механической оси составляет более 10 мм, человеку ставится диагноз вальгусная деформация. Такие люди склонны к ускоренному износу хряща с наружной (латеральной). Им рекомендована бедренная остеотомия.
Необходимые приготовления к остеотомии
Успешному проведению операции и последующему восстановлению поможет ряд предварительных, домашних приготовлений:
- оценить пользу остеотомии можно, если несколько дней поносить на коленях бандаж, он имитирует выравнивание колена после процедуры;
- скорей всего вам предложат позаниматься на велотренажере или делать другие упражнения, способные помочь развить силу, улучшить диапазон движений коленного сустава еще до операции;
- нередко врачи рекомендуют тщательно, ежедневно вымывать ноги за неделю до хирургического вмешательства, чтобы снизить риск послеоперационной инфекции. Возможно, от вас потребуют принятия душа с применением особых антисептических, противомикробных средств ежедневно, в течение 4 дней до операции;
- избегайте солнечных ожогов, царапин, и потенциально ядовитых растений, а также любых других факторов, способных отрицательно повлиять на состояние кожи вокруг операционной раны. Сообщите хирургу о любом из вышеперечисленных явлений, может быть потребуется перенос операции;
- за две недели до остеотомии от вас потребуют прекращение приема ряда медпрепаратов, сгущающих кровь, а также стероидов и лекарств, подавляющих иммунитет;
- за 14 дней до операции необходимо бросить курить, никотин замедляет заживление, увеличивает риск тромбоза;
- при наличии сопутствующих заболеваний, например, диабета, скорей всего потребуется получить разрешение у наблюдающего вас терапевта, подтверждающее то, что бы достаточно здоровы, чтобы выдержать хирургическое вмешательство и анестезию;
- хронический алкоголизм может повлиять на результативность наркоза;
- если вы подхватили вирусное заболевание за несколько дней до операции, обязательно сообщите о нем хирургу.
Ход операции
Как правило, продолжительность процедуры остеотомии – 1-2 часа.

Хирургом делается разрез на передней части колена, немного ниже него для получения доступа к суставу. Затем врач удалит при помощи специальных инструментов клиновидный участок кости, сопоставит или заполнит костным трансплантатом оставшуюся часть. На период заживления данный участок скрепится пластинами и винтами.

После завершения процедуры вас доставят в послеоперационную палату, где вы под контролем медперсонала будете оправляться от наркоза.
Послеоперационный период
Время госпитализации обычно не превышает 2-4 дня, все это время будут отслеживаться ваши показатели и даваться. Для защиты во время срастания костей скорей всего вам поставят бандаж. Вспомогательные приспособления для ходьбы придется использовать до 8 недель. По их истечении хирург-ортопед назначит рентгенодиагностику, проверит результативность заживления, скажет, когда будет безопасно переносить вес на прооперированную ногу и расскажет о необходимой реабилитации.
На период восстановления врач-реабилитолог распишет программу упражнений, выполнение которых поможет быстрей вернуться в строй. Возврат к нормальной жизни возможет через 3-6 месяцев.
Остеотомия коленного сустава цена
Стоимость процедуры зависит от уровня и амбиций клиники, которую вы выберете для ее проведения, а также от используемых медпрепаратов, анестезии, условий пребывания (бюджетное отделение или частная клиника). В целом оно обойдется до 100000 рублей.
Обязательно перед лечением болезней консультируйтесь с врачом. Это поможет учесть индивидуальную переносимость, подтвердить диагноз, убедиться в правильности лечения и исключить негативные взаимодействия препаратов. Если вы используете рецепты без консультации с врачом, то это полностью на ваш страх и риск. Вся информация на сайте представлена для ознакомительных целей и не является лечебным пособием. Вся ответственность за применение лежит на вас.
Такая процедура, как остеотомия коленного сустава является одной из самых щадящих форм оперативного вмешательства в структуру костной и хрящевой ткани. Операция проводится путем воздействия на большеберцовую кость или бедренную область с целью снизить давление на коленное сочленение. Как правило, она проводится на ранних стадиях остеоартрита и способствует снижению выраженности болевого синдрома, восстановлению нормальной подвижности нижней конечности.
Показания и противопоказания
В основном корригирующая остеотомия используется для нормализации двигательной активности больного с деформационными и дегенеративно-дистрофическими изменениями в костной и хрящевой ткани. Сама процедура считается нетравматичной и бескровной, так как для ее проведения проводится надрез не более одного сантиметра.
К главным показаниям проведения операции относятся дистрофические изменения хрящей, что провоцируют нарушение оси нижней конечности. Такое патологическое состояние возникает вследствие травм мягких тканей, связок и мениска. Спровоцировать дистрофические нарушения способны врожденные аномалии конечностей, прогрессирование гонартроза и не до конца вылеченные травмы коленного сустава. Остеотомия проводится при нарушениях, которые развиваются на фоне рахита и дистрофии костной ткани.
С особой осторожностью остеотомия коленного сочленения проводится при наличии следующих патологических состояний:

Подготовка к процедуре
Подготовительные мероприятия начинаются с диагностики больного. Лечащий врач собирает анамнез жалоб, историю болезней и проводит внешний осмотр сустава. В обязательном порядке проводится рентгенография и МРТ пораженной области. Благодаря полученным данным, ортопед определяет все структурные изменения в полости сустава и составляет план восстановительных мероприятий после проведения оперативного вмешательства. За неделю до назначенной процедуры прекращается прием большинства лекарств. За 14 дней до остеотомии коленного сустава запрещено употребление алкоголя и курение. К операции не допускаются люди с травмами и эрозиями кожных покровов. При наличии хронических болезней важно ввести их в стадию ремиссии до проведения вмешательства.
Как проводится?
Хирургическое вмешательство осуществляется исходя из индивидуальных особенностей организма пациента и степени поражения колена. Существует стандартная последовательность действий:
 При выполнении операции врач учитывает особенности патологии отдельно взятого пациента.
При выполнении операции врач учитывает особенности патологии отдельно взятого пациента. - Делается надрез кожных покровов. После чего раздвигаются их края до необходимых показателей.
- В надрез вводится искусственный трансплантат или заранее подготовленная часть бедренной кости больного. Все параметры определяются путем компьютерных подсчетов.
- Для удержания фрагмента кости устанавливается пластина из металла. С целью максимальной фиксации применяют спицы.
- Вся процедура проводится под контролем рентген аппарата. Это необходимо для проведения перелома в кости и корректного внедрения пластины.
Если оперативное вмешательство проведено успешно, тогда полностью сохраняется целостность коленной чашечки и не травмируются надколенные сухожилия. При этом отмечается частичное восстановление хряща и снижение болевого синдрома, путем нормализации процесса кровоснабжения и устранения застойных явлений.
Остеотомия – это хирургическая манипуляция, суть которой заключается в создании «искусственного перелома». Во время операции кость распиливают на две части. После этого костные фрагменты смещают в нужном направлении и фиксируют в анатомически выгодном положении.
Остеотомия большеберцовой кости.
Показания к операции
В клинической практике остеотомии чаще всего используют для коррекции осевых и торсионных деформаций нижних конечностей. Такие операции делают при дисплазии тазобедренных суставов, несоответствии длины ног, плоскостопии , вальгусной деформации стопы, искривлениях верхних конечностей и позвоночника . Во время хирургических вмешательств хирурги могут распиливать длинные трубчатые кости, позвонки, кости таза или стопы.

Основная цель остеотомии – коррекция распределения нагрузки на суставы. С помощью хирургического вмешательства врачи могут восстановить нормальное функциональное состояние суставов или «разгрузить» их поврежденные части.
Преимущества корригирующей остеотомии
В ходе вмешательства хирурги разделяют кость на части с помощью пилы, сверла или долота. Все манипуляции они выполняют в соответствии с четким предоперационным планом. Во время подготовки к хирургическому вмешательству врачи создают оптимальную схему коррекции имеющихся дефектов. Естественно, подобная тактика позволяет добиться хороших функциональных результатов.
Видео на английском, но очень информативное:
При остеотомии хирурги не трогают здоровые суставы. Это позволяет сохранить их функции и избежать осложнений, связанных со вскрытием синовиальной полости. Если же сустав поврежден, репозиция костей поможет затормозить его разрушение. К примеру, остеотомия способна задержать развитие деформирующего артроза, отстрочить операцию на суставе на 10-15 лет.
При наличии тяжелого остеоартроза или слабости связочного аппарата одной остеотомии бывает недостаточно. Поэтому для достижения нужного эффекта врачи дополняют ее реконструктивными операциями на связках, артродезированием или другими манипуляциями.
Например, при плоскостопии корригирующую остеотомию стопы нередко комбинируют с пластикой длинной плантарной связки и артродезом подтаранного сустава.
Подготовка к операции
Во время предоперационной подготовки врачи обследуют пациента и подбирают для него оптимальный план лечения. После этого специалисты обязательно согласовывают его с самим больным. Перед хирургическим вмешательством каждый человек проходит полноценное обследование.
Перечень необходимых анализов и исследований:
- общий анализ крови и мочи;
- определение группы крови, резус-фактора;
- анализы крови на RW и HbAg;
- коагулограмма;
- биохимический анализ крови;
- рентгенография в 2-х проекциях;
- магнитно-резонансная томография (МРТ) пораженного сегмента;
- консультации невропатолога, кардиолога, эндокринолога, аллерголога и других нужных специалистов.

Чем тщательнее обследование, тем меньше риск осложнений.
Во время ожидания операции врачи советуют пациентам выполнять специальные упражнения. Они помогают растянуть и укрепить мышцы, что дает возможность избежать появления контрактур в послеоперационном периоде.
Некоторые врачи отказываются оперировать пациентов с выраженным ожирением. Причина – высокий интраоперационный риск, сложности при реабилитации и высокая вероятность осложнений. Таких больных обычно оперируют после того, как они похудеют.
Пациента госпитализируют в стационар за 1 день до операции. Там он общается с лечащим врачом, подписывает информированное согласие на проведение анестезии и выполнение хирургического вмешательства. После этого больному назначают необходимые препараты, которые тот принимает под контролем медперсонала.
Вечером накануне операции человеку запрещают кушать. Утром его просят снять все украшения. Непосредственно перед хирургическим вмешательством больного переодевают в стерильную одежду и отводят в операционную.
Ход операции
Остеотомию могут выполнять под общей или местной регионарной анестезией. Выбор метода обезболивания зависит от объема хирургического вмешательства, общего состояния здоровья человека и некоторых других факторов.
Операцию начинают с послойного рассечения мягких тканей. Получив доступ к нужной кости, хирург распиливает ее. После этого он фиксирует костные фрагменты с помощью систем наружной (аппарат Илизарова) или внутренней фиксации (накостные пластины, винты). Перед ушиванием раны врачи нередко проводят контрольное рентгенологическое исследование. Оно необходимо для подтверждения корректной фиксации кости.Операция длится от 60 до 120 минут.
Реабилитация после корригирующей остеотомии
После хирургического вмешательства человек остается в стационаре на протяжении 3-7 дней. В послеоперационном периоде ему регулярно обрабатывают рану, дают обезболивающие средства, проводят антибиотикопрофилактику и профилактику тромбоэмболических осложнений. Также медперсонал следит за тем, чтобы пациент начал как можно раньше вставать с постели.
После выписки из стационара больной отправляется домой. Там он продолжает принимать назначенные врачом препараты. Передвигается он с помощью костылей. Швы пациенту снимают на 10-14 день после операции. После остеотомии человек должен пройти полноценную реабилитацию.
Наиболее частые осложнения
Распиливание костей – это серьезное вмешательство, выполнение которого сопряжено с немалым риском. Нежелательные осложнения могут развиваться во время проведения манипуляции или уже в восстановительном периоде. Многие из них тяжело поддаются лечению.
Таблица 1. Возможные осложнения
| Причины | Лечение и последствия | |
| Несращение костей | Курение, плохое кровоснабжение кости, остеопороз, наличие тяжелых сопутствующих заболеваний | При несращении больному требуется повторная операция и последующая длительная реабилитация |
| Неправильное сращение | Неправильньная фиксация костных фрагментов в ходе хирургического вмешательства | Устранить дефект можно лишь с помощью еще одной операции |
| Нарушение функций близрасположенных суставов | Неправильная реабилитация или ее полное отсутствие | В большинстве случаев восстановить функции суставов можно с помощью лечебной физкультуры |
| Компартмент-синдром | Сдавление мышц кровоостанавливающим жгутом во время хирургических манипуляций | Патологию лечат консервативно с помощью определенных фармпрепаратов. В тяжелых случаях больному делают операцию – фасциотомию |
| Повреждение нервов | Невнимательность хирурга или «нестандартное» расположение нерва у конкретного пациента | Восстановить целостность и функции поврежденных нервов невозможно |
| Инфекционные осложнения | Занесение инфекции во время хирургического вмешательства или несоблюдение правил ухода за послеоперационной раной | Лечатся антибиотиками. В тяжелых случаях больному может потребоваться ревизионное вмешательство |
| Тромбоэмболические осложнения | Неадекватное назначение антикоагулянтов, отказ от ношения компрессионных чулок, поздняя мобилизация | Для лечения тромбоза используют большие дозы антикоагулянтов и антиагрегантов |
Возможные альтернативы
К сожалению, многие заболевания можно вылечить лишь с помощью корригирующей остеотомии. Это касается врожденной дисплазии тазобедренных суставов, O- и X-образной деформации нижних конечностей, тяжелого кифоза, лордоза, сколиоза . А вот при лечении плоскостопия, вальгусной деформации стопы остеотомию можно заменить другими видами вмешательств. Проблема лишь в том, что они, скорее всего, будут менее эффективными.

Остеотомия – это наиболее эффективный метод хирургического лечения многих заболеваний опорно-двигательного аппарата.
Коленная остеотомия используется, когда у вас присутствует остеоартрит на ранней стадии, который повредил только одну сторону коленного сустава. Перенеся вес от поврежденной стороны сустава, остеотомия может облегчить и значительно улучшить функционирование в вашем, поражённым , колене.
Артроз может развиваться, когда кости колена и голени не выстраиваются надлежащим образом. Это может доставить дополнительную нагрузку либо на внутреннюю (медиальную) или внешнюю (боковую) сторону колена. Со временем это дополнительное давление может стирать гладкий хрящ, который защищает кости, вызывая боль и трение в колене.
(Левый) Нормальный коленный сустав со здоровой хрящевой ткани. (Справа) Артроз, что повредил только одну сторону коленного сустава.
Преимущества и недостатки
Остеотомия колена преследует три цели:
- Передача веса от поражённой части колена к здоровой области
- Чтобы исправить выравнивание колена
- Чтобы продлить срок службы коленного сустава
Сохраняя свою собственную коленную анатомию, успешная остеотомия может отсрочить необходимость замены сустава в течение нескольких лет. Еще одним преимуществом является то, что не существует никаких ограничений для физической деятельности после остеотомии – вы сможете с комфортом принимать участие в ваших любимых занятиях, не исключая при этом, даже активные физические упражнения.
Остеотомия имеет недостатки.
Например, боли не так предсказуемы после остеотомии по сравнению с частичной или полной заменой коленного сустава. Так как вы не можете положить свой вес на ноги после остеотомии, она занимает больше времени, чтобы оправиться, чем частичная замена колена.
В некоторых случаях остеотомия, может сделать позднюю хирургическую замену колена более сложной.
Восстановление при остеотомии, как правило, более сложное, чем при частичной замене коленного сустава из-за боли и невозможности переложить вес тела на ногу.
Так как результаты тотального эндопротезирования коленного сустава и частичной замены коленного сустава были настолько успешными, остеотомия колена стала использоваться значительно реже. Тем не менее, это неплохой вариант для многих пациентов.
Процедура
В большинстве случаев остеотомия для колена поражённого артритом делается на голени (большой берцовой кости), чтобы исправить выравнивание, что акцентирует достаточно много внимания на внутренней стороне колена.

(Левый) Это рентген здорового колена показывает нормальное пространство между большой берцовой и бедренной костью. (Справа) В этом рентгеновском снимке, остеоартрит повредил внутреннюю часть колена. Берцовая и бедренная кости трутся друг о друга, вызывая боль (зелёная стрелка).
Во время этой процедуры, клин кости удаляются с внешней стороны голени, под здоровой стороной колена. Когда хирург закрывает клин, он выпрямляет ногу. Это переносит кости на здоровой стороне колена ближе друг к другу и создает больше пространства между костями на поврежденной артритом стороне. В результате колено может нести вес более равномерно, что уменьшает давление на больную сторону.

В остеотомии большеберцовой кости, клин кости удаляется для выправки ноги.
Остеотомии большеберцовой кости была впервые сделана в Европе в конце 1950-х и пришла в Соединенные Штаты в 1960-х годах. Эту процедура иногда называют “высокой остеотомией большеберцовой кости.”
Остеотомия бедренной кости выполняются с использованием той же техники. Она, как правило, делается, чтобы исправить выравнивание колена.
Кандидаты на остеотомию колена
Коленная остеотомия наиболее эффективна для активных пациентов с умеренным весом, которые обратились за помощью в возрастном промежутке 40 до 60 лет. Такие кандидаты имеют боль только на одной стороне колена, и никакой боли под коленной чашечкой. Боль в колене должна быть вызвана в основном активностью, а также оставаться в течение длительного периода времени.
Кандидаты должны быть в состоянии в полной мере выпрямить колено и согнуть его по крайней мере, на 90 градусов.
Пациенты с ревматоидным артритом не являются хорошими кандидатами для остеотомии. Ваш хирург-ортопед поможет вам определить, подходит ли коленная остеотомия для вас.
Хирургическая процедура
Перед процедурой
Скорее всего вы будете помещены в больницу в день операции.
Перед процедурой, врач из отдела анестезии будет оценивать ваше состояние. Он будет изучать вашу историю болезни и должен обсудить выбор анестезии с вами. Анестезия может быть либо общей (вы спите), либо вводится в спину (вы в сознании, но ваше тело ниже талии немеет).
Хирургическая процедура
Операция остеотомии колена обычно длится от 1 до 2 часов.
Ваш хирург сделает надрез в передней части колена, начиная ниже коленной чашечки. Он будет планировать правильный размер клина с использованием направляющих проводов. Ваш хирург разрежет кость вдоль направляющих проводов, а затем удалит клин кости. Он объединит кости для того, чтобы заполнить пространство, созданное путем удаления клина. Хирург должен закрепить пластину в кости, до тех пор, пока нога будет заживать.
Это наиболее часто используемая процедура остеотомии называется закрытием клина.
После клин кости удаляются, голени может быть проведен в месте с пластиной и винтами.
В некоторых случаях вместо “закрытия” кости, клин кости “открывается” и костный трансплантат добавляется, чтобы заполнить пространство и помочь исправить неверный угол. Эта процедура называется открытием клина.
После операции
В большинстве случаев, пациенты остаются в больнице от 2 до 4 дней после операции. В течение этого времени, вас будут наблюдать и вы будете принимать обезболивающее.
После операции, ваш хирург может поставить колено в скобки или бросить для защиты в то время как кость срастается.
Возможно, вам придётся использовать костыли в течение нескольких недель.
Около 6 недель после операции, вы должны увидеть хирурга для повторного посещения. Рентгеновские снимки будут приняты, чтобы ваш хирург мог проверить, насколько хорошо зажила нога. После наблюдения, ваш хирург скажет вам, когда безопасней отказаться от костылей и когда вы можете начать полноценную реабилитацию.
Во время реабилитации, физиотерапевт даст вам упражнения для поддержания активности и восстановления своих сил.
Вы будете в состоянии возобновить вашу полноценную деятельность в период от 3 до 6 месяцев.
Осложнения
Как и при любом хирургическом вмешательстве, существуют риски, связанные с остеотомией. Именно ваш хирург должен обсуждать каждый из рисков с вами и принимать конкретные меры, чтобы помочь избежать возможных осложнений.
Хотя риски невысокие и наиболее распространенные осложнения включают в себя:
- Инфекционное заболевание
- Сгустки крови
- Жесткость коленного сустава
- Травмы сосудов и нервов
- Бесполезность остеотомии для исцеления
В некоторых случаях может потребоваться вторая операция, особенно если остеотомии не заживает.
Вывод
Остеотомия может облегчить боль и замедлить прогрессирование артрита в колене. Это может позволить пациенту вести более активный образ жизни в течение многих лет. Хотя многие пациенты в конечном итоге потребует полной замены коленного сустава, остеотомия может быть эффективным способом, чтобы выиграть время, пока не потребуется замена.
Об авторе: Андрей Степанович 1Статья посвящена актуальному вопросу современной ортопедии – корригирующим остеотомиям в области коленного сустава. Целью работы является обзор современной литературы для обобщения данных отечественных и зарубежных исследователей, определения показаний для выполнения корригирующих остеотомий, уровня и степени коррекции оси нижней конечности. Показаны результаты исследований влияния позиции механической оси нижней конечности на распределение контактного давления в суставе. Рассмотрены методики определения необходимой степени коррекции для достижения нормальной механической оси нижней конечности. Проанализированы литературные данные о результатах нормализации осевых деформаций в лечении деформирующего артроза коленного сустава. Применение данной методики целесообразно у молодых пациентов с гонартрозом второй или третьей стадии. Для получения хороших отдаленных результатов необходимо правильное и точное соблюдение показаний к выполнению корригирующей остеотомии, выполнение максимально точного расчета коррекции.
ось нижней конечности
гонартроз
корригирующая остеотомия
1. Багирова, Г.Г. Остеоартроз: эпидемиология, клиника, диагностика, лечение/ Г.Г.Багирова, О.Ю. Мейко. - М., 2005.- 224с.
2. Брагина, С. В. Структура стойкой утраты трудоспособности у пациентов с гонартрозом/ С. В. Брагина, Р. П. Матвеев// Гений ортопедии. – 2011. − №4. – С.101-105.
3. Головаха, М.Л. Отдаленные результаты высокой корригирующей остеотомии большеберцовой кости при гонартрозе/ М.Л.Головаха, В.Орлянский// Ортопедия, травматология и протезирование.-2013.-№ 1.-С.10-15.
4. Зайцева, Е. М. Причины боли при остеоартрозе и факторы прогрессирования заболевания (обзор литературы)/Е.М. Зайцева, Л.И. Алексеева // Научно-практическая ревматология.−2011.− № 1.− С. 50–57.
5. Зоря, В. И. Деформирующий артроз коленного сустава: руководство для врачей / В. И. Зоря, Г. Д. Лазишвили, Д. Е. Шпаковский. - М.: Литтерра, 2010. - 320 с.
6. Колесников, М.А. Современные методы лечения гонартроза (обзор литературы)/ М.А. Колесников, И.Ф. Ахтямов // Вестник травматологии и ортопедии Урала.− 2012.− № 1-2.− С. 121-129.
7. Корнилов, Н.Н. Современные представления о целесообразности применения корригирующих околосуставных остеотомии при деформирующем артрозе коленного сустава / Н.Н. Корнилов, К.А. Новоселов, Т.А.Куляба // Вестник травматологии и ортопедии им. Н.Н. Приорова. - 2004. -№3.-С. 91-95.
8. Котельников, Г. П. Хирургическая коррекция деформаций коленного сустава / Г. П. Котельников, А. П. Чернов. - Самара, 1999.- 180 с.
9. Лоскутов, А.Е. Артроскопия и корригирующая остеотомия при лечении гонартроза / А.Е. Лоскутов, М.Л. Головаха // Вісн. ортопед., травматол. та протез. − 2002. − №2. − С. 5–7.
10. Макушин, В.Д. Гонартроз: отдаленные результаты применения высокой вальгизирующей остеотомии большеберцовой кости (обзор зарубежной литературы)/ В.Д. Макушин, О.К. Чегуров// Гений Ортопедии. – 2007.- №1.- С.137-143.
11. Матвеев, Р.П. Остеоартроз коленного сустава: проблемы и социальная значимость/ Р. П. Матвеев, С. В. Брагина// Экология человека.− 2012.−№9.− С.53-62.
12. Миронов, С. П. Остеоартроз: современное со¬стояние проблемы / С.П. Миронов, Н.П. Омельяненко, А.К.Орлецкий // Вестник травматологии и ортопедии им. Н.Н. Приорова. − 2001. −№2.− С. 96−99.
13. Мюллер, B. Высокая остеотомия большеберцовой кости: условия, показания, техника, проблемы, результаты/ В.Мюллер // MargoAnterior. – 2003. – № 1−2. – С. 2−10.
14. Орлянский, В. Корригирующие остеотомии в области коленного сустава / В. Орлянский, M.JI. Головаха, Р. Шабус - Днепропетровск: Пороги, 2009.- 159 с.
15. Планирование величины коррекции корригирующей остеотомии большеберцовой кости/М.Л. Головаха, И.В. Шишка, О.В. Банит, В. Орлянский// Ортопедия, травматология и протезирование.−2010.−№1.−С. 91–97.
16. A ten- to 15-year follow-up observation of high tibial osteotomy in medial compartment osteoarthrosis/ Yasuda K. //Clin.Orthop.Relat.−1992.− vol.282.−P.186-195.
17. Aglietti, P. Tibial osteotomy for the varus osteoarthritic knee/ P.Aglietti, E. Rinonapoli// Clin. Orthop.− 1983.−№176.−P. 239-251.
18. Agneskirchner, J.D.. The effects of valgus medial opening wedge high tibial osteotomy on articular cartilage pressure of the knee: a biomechanical study/ J.D. Agneskirchner // Arthroscopy.− 2007.−vol.23, №8.−Р.852-861.
19. Amendola, A. High tibial osteotomy for the treatment of unicompartmental arthritis of the knee/ А.Amendola, L. Panarella // Orthop. Clin. North. Am.− 2005.−vol.36, №4.−Р.497-504.
20. Arden, N. Osteoarthritis: epidemiology / N. Arden, M.C. Nevitt // Best Pract. Res. Clin. Rheumatol. – 2006.−vol.20,№ 1.−P. 3-25.
21. Association between valgus and varus alignment and the development and progression of radiographic osteoarthritis of the knee/ G.M. Brouwer, A.W. van Tol, A.P. Bergink, J.N. Belo, R.M. Bernsen, M.Reijman //Arthritis Rheum.− 2007.−vol.56, № 4.−P.1204–1211.
22. Bae, D.K. Total knee arthroplasty following closed wedge high tibial osteotomy / D. K. Bae, S. J. Song, K. H. Yoon // International Orthopaedics (SICOT).− 2010. −vol.34.−P.283–287.
23. Brinkman, J.M. Osteotomies around the knee: patient selection, stability of fixation and bone healing in high tibial osteotomies/ J.М. Brinkman // J. Bone Jt. Surg.−2008.− Vol.90, №12.− Р.1548-1557.
24. Cole, B. Degenerative arthritis of the knee in active patients: evaluation and management / B. Cole, C. Harner // J. Am. Acad. Orthop. Surg. - 1999. - Vol. 7, № 6. - P. 389-402.
25. Coventry, M. Proximal tibial osteotomy. A critical long-term study of eighty-seven cases / M. Coventry, D. Ilstrup, S. Wallrichs // J. Bone Jt. Surg. - 1993. - vol.75-A, № 2. - P. 196-201.
26. Doherty, M. Risk factors for progression of knee osteoarthritis / M. Doherty // Lancet. - 2001. - Vol. 358. - P. 775.
27. Esenkaya, K. Proximal tibial osteotomies for the medial compartment arthrosis of the knee: a historical journey / K. Esenkaya, U. K. Akan // Strat. Traum. Limb Recon.−2012.−№7.−Р.13–21.
28. Frey, P. Closing-wedge high tibial osteotomy with a modified Weber technique/ P. Frey, M. Muller, U. Munzinger // Oper. Orthop. Traumatol.−2008.− vol.20, №1.− P.75-88.
29. Frontal Plane Knee Alignment: A Call for Standardized Measurement / T. D. Cooke, E. A. Sled, R. A. Scudamore // J. Rheum.−2007.− vol. 34, № 9.− P. 1796 – 1801.
30. Fujisawa, Y. The effect of high tibial osteotomy. An arthroscopic study of 26 knee joints / Y. Fujisawa, K. Masuhara, N. Matsumoto I IClin. Orthop. Surg. - 1976. - Vol. 11. - P. 576-590.
31. Giagounidis, E. M. High tibial osteotomy: factors influencing the duration of satisfactory function / E. M. Giagounidis, S. Sell // Arch. Orthop. Trauma Surg. – 1999. – vol.119, №7-8. – P. 445-449.
32. Hernigou, P. A 20-year follow-up study of internal gonarthrosis after tibial valgus osteotomy. Single versus repeated osteotomy / P. Hernigou // Rev. Chir. Orthop. – 1996. – Vol. 82, №3. – P. 241-250.
33. Hofmann, S. Principles and indications of osteotomies around the Knee/S. Hofmann, M. Pietsch// Arthroskopie.−2007.− vol.20, №4.−Р. 270-276.
34. Insall, J.N. High tibial osteotomy for varusgonarthrosis: a long term follow-up study/ J.N. Insall, D.M. Joseph, C. Lsika // J Bone Jt. Surg.− 1984.−vol.66−A, №7.−Р.1040-1048.
35. Jackson, J. Tibial osteotomy for osteoarthritis of the knee /J. Jackson, W.Waugh //J Bone Joint Surg.−1961.− vol.43−B, № 4.−P.746-751.
36. Jacob, R. Tibial osteotomy for varusgonarthrosis: indication, planning and operative technique / R. Jacob, S. Murphy // AAOS Instr. Course Lect. - 1992.-Vol. 41.-P. 87-93.
37. Karabatsos, B. Functional outcome of total knee arthroplasty after high tibial osteotomy/ B. Karabatsos, N.N. Mahomed, G.L. Maistrelli // Can. J. Surg.− 2002.− vol.45, №2.−Р.116-119.
38. Koshino, T. Medial opening-wedge high tibial osteotomy with use of porous hydroxyapatite to treat medial compartment osteoarthritis of the knee/ T. Koshino, T. Murase, T. Saito// J. Bone Jt. Surg.− 2003.−vol.85−A, №1.−Р.78-85.
39. Kolb, W. Opening-wedge high tibial osteotomy with a locked low-profile plate / W.Kolb, H. Guhlmann, C. Windisch // J. Bone Jt. Surg.−2009.− Vol.91−A, №11.−Р.2581-2588.
40. Lobenhoffer, P. Open valgus alignment osteotomy of the proximal tibia with fixation by medial plate fixator/ P. Lobenhoffer, J. Agneskirchner, W. Zoch //Orthopade.− 2004.− vol.33, №2.− Р.153-160
41. Maquet, P. Arthritis of the knee / P. Maquet. - New York: Springer¬Verlag, 1980. - 183 p.
42. Moreland, J. R. Radiographic Analysis of the Axial Alignment of the Lower Extremity / J. R. Moreland, L. W. Basset, G. J. Hanker // J. Bone Jt. Surg.−1987.− vol. 69−A, № 5.−P. 745-749.
43. Noyes, F.R. Opening wedge tibial osteotomy: the 3-triangle method to correct axial alignment and tibial slope/ F.R. Noyes, S.X. Goebel, J. West //Am. J. Sports Med.− 2005.−vol.33, №3.−Р.378-387.
44. Paley, D. Principles of deformity correction/ D.Paley. − New York: Springer-Verlag, 2003.− 806 p.
45. Parvizi, J. Total knee arthroplasty following proximal tibial osteotomy: risk factors for failure / J. Parvizi, A.D. Hanssen, M.J. Spangehl // J. Bone Jt. Surg.− 2004.−vol.86.− P.474-479.
46. Prospective outcomes of young and middle-aged adults with medial compartment osteoarthritis treated with a proximal tibial opening wedge osteotomy /R. F. LaPrade // Arthroscopy: The Journal of Arthroscopic and Related Surgery.−2012.−vol.28, №3.−P. 354-364.
47. Relationship between pain and medial knee joint loading in mild radiographic knee osteoarthritis/L.E. Thorp et al.//Arthritis Rheum.− 2007.− vol.57.− P. 1254−1260.
48. Rinonapoli, E. Tibial osteotomy for varusgonarthrosis: a 10- to 21-year follow-up study / E. Rinonapoli, G. Mancini, A. Corvaglia / Clin. Orthop. - 1998.-Vol. 353.-P. 185-193.
49. Sharma, L. The Role of Varus and Valgus Alignment in Knee Osteoarthritis/ L. Sharma // Arthritis Rheum.−2007.− vol. 56, № 4.−Р.1044–1047.
50. Spahn, G. Complications in high tibial (medial opening wedge) osteotomy/ G. Spahn // Arch. Orthop. Trauma Surg.−2003.−vol.124.−P. 649–653.
51. Sprenger, T.R. Tibial Osteotomy for the Treatment of VarusGonarthrosis: Survival and failure analysis to twenty-two years/ T. R. Sprenger, J. F. Doerzbacher /// J. Bone Jt. Surg.−2003.− vol.85−A, №3.−P.469-474.
52. Ten-year results of tibial osteotomy for medial gonarthrosis. The influence of overcorrection / S. Odenbring // Arch. Orthop. Trauma Surg. – 1991.–vol. 110, №2. – P. 103-108.
53. W-Dahl, A. High tibial osteotomy in Sweden, 1998–2007. A population-based study of the use and rate of revision to knee arthroplasty/ A.W-Dahl, O. Robertsson, L. S. Lohmander// ActaOrthopaedica.− 2012.− vol. 83, № 3.−P. 244–248.
54. Wildner, M. Complications of high tibial osteotomy and internal fixation with staples/ M. Wildner, A. Hellich, A. Reichelt // Arch. Orthop. Trauma Surg.–1999.–vol.111, №4. – P. 202-210.
55. Zaki, S.H. High tibial valgus osteotomy using the Tomofix plate –medium-term results in young patients/S.H.Zaki, P.J. Rae // ActaOrthop. Belg.−2009.− vol.75, №.3.−Р.360-367.
Деформирующие заболевания суставов дегенеративно-дистрофического генеза широко распространены среди взрослого населения и составляют более 8-12% . В структуре дегенеративно-дистрофических заболеваний суставов на коленный сустав приходится 33,3 % случаев . В последние годы наблюдается тенденция к увеличению заболеваемости деформирующим артрозом среди лиц молодого трудоспособного возраста , что значительно повышает социальную значимость проблемы. Отмечается рост заболеваемости артрозами среди лиц средней возрастной группы (40-60 лет) до 60 %, а также увеличивается продолжительность периода нетрудоспособности . Консервативное лечение не всегда приносит положительный эффект, что приводит к снижению качества жизни пациентов . У молодых пациентов неизбежно поднимается вопрос о необходимости хирургического вмешательства с целью предотвращения прогрессирования артроза и переноса эндопротезирования коленного сустава на более поздние сроки .
В последнее время снова все большее применение находят операции по коррекции оси нижней конечности для лечения гонартроза, особенно у молодых пациентов. Известно, что корригирующие остеотомии применяются с 19 века, когда A.Meyer впервые использовал данную методику для лечения гонартроза. В 20 веке большой вклад в популяризацию корригирующих остеотомий внесли J.P.Jackson, W.Waugh, M.Coventry, T.Koshino, P.Maquet . В настоящее время активно пропагандирует применение данных операций Р.Lobenhoffer .
Со второй половины 20 века при лечении гонартроза артропластика коленного сустава стала методом выбора среди оперативных вмешательств. Корригирующие остеотомии, как метод оперативного вмешательства, отошли на второй план, а то и вообще оказались забыты . В данной статье мы постараемся рассмотреть взгляды ортопедов на применение остеотомий в лечении дегенеративно-дистрофических заболеваний коленного сустава.
На сегодняшний день деформирующий артроз признан полиэтиологическим заболеванием . Многие ученые, изучающие патогенез остеоартроза, являются сторонниками механо-функциональной теории развития деформирующего артроза коленного сустава . Согласно этой теории, развитие дегенеративно-дистрофического процесса в суставном хряще, субхондральной кости и капсуле сустава связано с функциональной перегрузкой хряща, обусловленной большой величиной нагрузки. Осевые деформации приводят к преждевременному непропорциональному изнашиванию коленного сустава с развитием дегенеративно-дистрофических изменений . Некоторые ученые высказали мнение о том, что в основе заболевания лежит несоответствие функциональной нагрузки на хрящ его биологическим возможностям .
Влияние позиции механической оси нижней конечности на распределение контактного давления в суставе было предметом ряда экспериментальных исследований. Самым современным методом для изучения контактного давления является применение измерительной фольги, которая работает на основе принципов электромеханического сопротивления Tekscan-System (рис. 1.). Riegger-Krugh исследовал на трупном материале распределение нагрузок в коленном суставе после остеотомий. Моделировали варусную деформацию, а затем выполняли остеотомию. Авторы нашли ожидаемое повышение нагрузок в медиальном отделе при варусной деформации и в латеральном отделе при вальгусной. Работа интересна тем, что при нейтральной оси коленного сустава нагрузка ложилась более на латеральный отдел сустава. После коррекции получены те же данные о нагрузках, что и при нормальной оси .

Рис. 1. Исследование распределения давления в коленном суставе с использованием Tekscan-System.
Идея корригирующей остеотомии заключается в том, что за счет нормализации оси нижней конечности происходит перераспределение нагрузки с поврежденного, подвергаемого значительным нагрузкам отдела сустава, на относительно здоровый . Остеотомии в области коленного сустава разделяются по уровню выполнения коррекции: на уровне бедренной кости; на уровне голени - высокая и низкая тибиальные, а также разделяются по способу пересечения кости и характеру коррекции: поперечная, шарообразная, прямая, косая, открывающая, закрывающая . В настоящее время наиболее часто применяется высокая открывающая клиновидная остеотомия, которая позволяет решить практически все технические сложности, возникающие при выполнении нормализации оси нижней конечности. Необходимо отметить и важность применения адекватных, стабильных фиксаторов при фиксации костей после остеотомии. Ранее, после нормализации оси конечности оперативным путем, пациенты были вынуждены длительно использовать различные способы иммобилизации, что значительно удлиняло период реабилитации . В 2000х годах, на витке нового развития остеотомий, множество фирм-производителей предложили свои варианты фиксации, позволяющие значительно снизить сроки восстановления после данной операции. Применение современных фиксаторов позволяет начать частичную нагрузку на конечность в первые дни после операции и, конечно, исключить длительную иммобилизацию, а в некоторых случаях отказаться от нее .
Корригирующие остеотомии рассматриваются как метод дополняющий, подготавливающий к артропластике, а в некоторых случаях операции по коррекции оси позволяют обойтись и без протезирования . Для того, чтобы корригирующие остеотомии в области коленного сустава принесли продолжительный эффект, необходимо: правильно определить показания; адекватно провести предоперационное обследование; рассчитать степень и уровень коррекции .
Хороший результат при коррекции оси нижней конечности может быть получен только при правильном выборе показаний . Если корригирующая остеотомия выполняется без учета необходимых факторов, можно в лучшем случае не навредить, а в худшем, ускорить разрушение сустава. Опыт современных ортопедов был обобщен в 2009 году на заседании International Society of Arthroscopy, Knee Surgery and Orthopaedic Sports Medicine и отражен в табл.1.
Таблица 1
Показания, относительные показания и абсолютные противопоказания к выполнению корригирующих остеотомий
|
Показания |
Относительные показания |
Абсолютные противопоказания |
|
Возраст до 60 лет |
Возраст после 60 лет |
Ревматоидный артрит |
|
Деформирующий артроз 2 ст. |
Деформирующий артроз 3 ст. |
|
|
Отсутствие пателло-феморального артроза |
Умеренный пателло-феморальный артроз |
Пателло-феморальный артроз 3 ст. |
|
Варус, вальгус< 15 гр. |
Нестабильность ПКС, ЗКС. |
Артроз контралатерального отдела сустава. |
|
Изолированный артроз 2-3 ст. |
Изолированный артроз 3-4 ст. |
Остеопороз |
|
Объем движений>100 гр. |
Объем движений >90 гр. |
Ограничение сгибания >25 гр. |
|
Полное разгибание |
Контралатеральная менискэктомия |
|
|
Высокая степень исходной активности |
Менискэктомия |
Снижение кровотока по сосудам н./конечности |
|
Нормальный контралатеральный компонент сустава |
Рассекающий остеохондрит |
Внесуставные деформации |
|
Стабильный коленный сустав, неповрежденные крестообразные связки |
Некроз мыщелков бедренной кости |
Сниженная регенерация кости |
|
Неповрежденные мениски коленного сустава |
Ограничение сгибания > 15 гр. |
Предшествующая инфекция |
|
Варусная, вальгусная деформация более 15 гр. |
В качестве подготовки к оперативному лечению необходимо проводить тщательное обследование перед вмешательством, которое включает клинические и лабораторные тесты, а также, по мнению большинства ортопедов , обязательно выполнить снимки нижней конечности на протяжении - телерентгенограммы (FLFS) (рис.2).
Рис. 2. Снимки нижней конечности на протяжении.
Для правильного определения уровня остеотомии и степени необходимой коррекции на снимках нижней конечности на протяжении необходимо различать взаимоотношение следующих осевых соотношений и углов в области коленного сустава (рис.2) :
Анатомо-механический угол (АМУ) = 6±1° - угол между анатомической и механической осями бедренной кости (1).
Механический дистальный феморолатеральный угол (МДФЛУ) = 87±3° (2).
Механический проксимальный медиотибиальный угол (МПМТУ) = 87±3°(3).
Анатомическая ось нижней конечности (4) соответствует продольным осям бедренной и большеберцовой костей.
Механическая ось нижней конечности (линия Микулича) (5) проходит через центр головки бедренной кости, через центр коленного сустава и через центр голеностопного сустава.
Анатомический феморотибиальный угол (АФТУ) = 173-175° - этот угол образован анатомическими осями бедренной и большеберцовой кости (6).
Линия коленного сустава во фронтальной плоскости имеет скос относительно срединной линии около 2 градусов снаружи кнутри (7).
Тибиальный слоп 5-10° - скос тибиального плато кзади.
Основными показаниями к выполнению корригирующих остеотомий в области коленного сустава являются: смещение механической оси нижней конечности медиально или латерально на 10 мм от срединной линии, а также изменение МДФЛУ и МПМТУ более чем на 3 градуса .
Существует множество методик определения необходимой степени коррекции для достижения нормальной механической оси нижней конечности . Одна из самых первых методик расчета предложена Ковентри , заключающаяся в расчетах по анатомической оси или по биомеханической оси. Из более современных методик необходимо отметить предоперационное планирование по Лобенхофферу, при котором необходимо ориентироваться на прохождение механической оси через точку Фуджисава . Наиболее часто применяется предоперационное планирование по Миниаци . Суть его заключается в следующем: необходима рентгенограмма всей нижней конечности, планирование также проходит с учетом точки Фуджисавы. Точка Фуджисава - анатомический ориентир, расположенный на механической оси нижней конечности на плоскости большеберцовой кости через точку в латеральном компартменте на расстояние 62% от общей ширины (при условии, что отсчет начинается: от 0% медиального края до 100% у латерального края), что является наилучшим расположением для скорректированной механической оси (рис.3). Это согласуется с результатами, изложенными Noyes . Ученые получили одинаковые результаты, свидетельствующие о том, что смещение нагрузки на медиальную треть латерального компартмента снижает дегенеративное изменение суставного хряща, при этом наблюдается некоторая реструктуризация хрящевых слоев .

Рис.3. Анатомический ориентир - точка Фуджисава.
При планировании по Миниаци необходимо использовать следующие вспомогательные линии :
Линия 1 проходит от головки бедренной кости (от ее центра) через точку Фуджисава общей ширины плато большеберцовой кости латеральнее центра коленного сустава до плоскости голеностопного сустава. Эта линия представляет желаемую послеоперационную ось конечности.
Линия 2 начинается из центра предполагаемой остеотомии - точка «Д», которая является конечной планируемой остеотомии. Эта линия идет книзу и соединяет точку «Д» с центром голеностопного сустава на рентгенограмме.
Линия 3 соединяет точку «Д» с точкой на линии 1, которая находится на ее пересечении с плоскостью голеностопного сустава.
Открытый угол между линиями 2 и 3 (угол Alpha) является искомым углом для необходимой коррекции (рис.4).

Рис. 4. Планирование величины коррекции по Миниаци.
Только при использовании правильных показаний и тщательного расчета степени коррекции можно ожидать положительных и долгосрочных результатов. При анализе литературных источников получены следующие данные об эффективности остеотомий (табл. 2).
Таблица 2
Отдаленные результаты применения корригирующих остеотомий
|
Количество |
Результат |
|
|
86% сохр.эффекта 5лет 74% сохр.эффекта 10лет 56% сохр.эффекта 15лет |
||
|
85%хороший 5 лет 63% хороший 9 лет |
||
|
88% хороший 7 лет 78% хороший 10 лет 57% хороший 15 лет |
||
|
Billings |
85% хороший 5 лет 63% хороший 10 лет |
|
|
87% хороший 5 лет 69% хороший 10 лет |
||
|
94% хороший 5 лет 85% хороший 10 лет 68% хороший 15 лет |
||
|
80% хороший 10 лет 10% хороший 15 лет |
||
|
80% хороший 5 лет 58% хороший 10 лет |
||
|
88% хороший 6 лет 63% хороший 10 лет |
||
|
Matthews |
50% хороший, удовл. 5 лет 28% хороший 9лет |
|
|
51% хороший 9 лет |
||
|
55% хороший 15 лет |
||
|
81% хороший 11 лет |
||
|
91% хороший 5 лет |
||
|
73% хороший 9 лет |
В данных шведского регистра за 1998-2007 годы приведен обобщенный результат выполнения корригирующих остеотомий (3161 операций) и следующих за ними тотальных эндопротезирований коленного сустава (рис. 5).

Рис.5. Эндопротезирование после корригирующих остеотомий (данные шведского регистра).
Исследователи отмечают, что в данный период наблюдений рентгенологически выявляется отсутствие признаков прогрессирования артроза и лишь иногда отмечают некоторое ухудшение контралатерального отдела сустава .
Анализировались результаты исследований по применению тотального эндопротезирования коленного сустава после корригирующей остеотомии. Существуют публикации о трудностях применения артропластики после корригирующих остеотомий, в которых отмечается увеличение количества осложнений до 30% . Все же большинство ортопедов склоняются к мнению, что при выполнении правильно рассчитанных остеотомий, первичное эндопротезирование не отличается какими-либо техническими особенностями . Более того, имплантация эндопротеза в условиях нормальной анатомии коленного сустава приносит лучшие отдаленные результаты.
И последний из вопросов, касающихся остеотомий, который широко освещен в литературе, − осложнения. К осложнениям корригирующих остеотомий мы можем отнести прогрессирование процесса, отсутствие консолидации, инфекцию, потерю коррекции, нейропатию малого берцового нерва .
Таким образом, в заключении можно сказать, что корригирующие остеотомии, как метод лечения гонартроза, по-прежнему актуальны. Целесообразно применение данной методики у молодых пациентов с гонартрозом второй или третьей стадии. Кроме того, необходимо правильное и точное соблюдение показаний, расчет коррекции, что позволяет получить хорошие отдаленные результаты.
Рецензенты:
Ежов И.Ю., д.м.н., заведующий травматолого-ортопедического отделения, доцент кафедры хирургии ФПКВ НижГМА, ФБУЗ «Приволжский окружной медицинский центр» Федерального медико-биологического агентства, г. Нижний Новгород.
Королев С.Б., д.м.н., профессор, заведующий кафедрой ГБОУ ВПО "НижГМА" Минздрава России, г.Нижний Новгород.
Библиографическая ссылка
Зыкин А.А., Тенилин Н.А., Малышев Е.Е., Герасимов С.А. КОРРИГИРУЮЩИЕ ОСТЕОТОМИИ В ЛЕЧЕНИИ ГОНАРТРОЗА // Современные проблемы науки и образования. – 2014. – № 4.;URL: http://science-education.ru/ru/article/view?id=14032 (дата обращения: 01.02.2020). Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»